Les progrès de la radiothérapie permettent de guérir un plus grand nombre de patientes et de limiter la toxicité radioinduite : modulation de l’intensité des doses, délivrance de doses différentielles au sein de la tumeur, contrôle par l’image, utilisation de nouvelles énergies comme les protons et les rayonnements ionisants, haute précision et ciblage grâce au Cyberknife®.
La Radiothérapie est un des traitements locorégionaux principaux des cancers, avec la chirurgie. Chaque année en France, sur près de 350 000 nouveaux cas de cancers, 200 000 patients reçoivent de la radiothérapie dans un des 180 centres qui couvrent le pays.
Certaines disciplines, comme la gynécologie, ont très souvent recours à la radiothérapie, pour les cancers du sein, du col de l’utérus ou de l’endomètre, mais également les cancers du vagin ou de la vulve, nécessitant souvent une irradiation complémentaire ou de manière exclusive.
Découverts à la fin du 19e siècle, les rayons X ont autant servi au développement de l’imagerie, qu’à celui de la radiothérapie (concernant des niveaux d’énergie différents). L’infrastructure lourde que nécessitaient les premières machines de radiothérapie a fait émerger, dans les années 1920, les premiers centres de lutte contre le cancer. La manipulation des radio-isotopes tel le radium, puis par la suite l’iridium, le césium, l’iode… a permis de faire émerger une branche plus «chirurgicale» de l’irradiation : la curiethérapie, qui n’a cessé de se moderniser depuis.
Les évolutions techniques
Si la Radiothérapie standard, dite classique, permettait de délivrer une énergie sur un volume cible, se basant dans un premier temps sur des repères purement cliniques, elle a évolué jusque dans les années 80, guidée par une imagerie radiographique (en 2D) ; ainsi le ciblage tumoral était «grossier», limitant le potentiel curatif de la radiothérapie et augmentant le risque de toxicité radio induite.
Dans les années 80-90, la Radiothérapie conformationnelle tridimensionnelle (en 3D) a émergé grâce à l’utilisation de l’imagerie en coupes scannographiques et à l’informatisation. La simulation virtuelle, après une phase de délinéation des volumes cibles par le médecin, a pris le pas sur l’aspect purement clinique des traitements.
Des nouveaux métiers, comme les physiciens médicaux, les dosimétristes (travaillant sur le calcul des répartitions de dose), ont intégré les plateaux techniques de radiothérapie, qui se sont étoffés en compétences variées, en savoirs faire et en sciences. Les appareils de cobalt ont progressivement disparu du paysage français. L’apparition de collimateurs multi lames s’interposant entre la tête des accélérateurs de particules modernes (linacs) et le patient, a permis de traiter des volumes plus complexes qu’à forme carrée ou rectangulaire, avec plus d’aisance, parallèlement à la multiplication des faisceaux et des portes d’entrée dans le patient.
La Radiothérapie conformationnelle par modulation d’intensité (RCMI ou IMRT) a été une avancée majeure des années 2000-2010, permettant de moduler, pendant la séance, l’intensité des énergies délivrées, diminuant ainsi la toxicité radio-induite, tout en rendant possible l’escalade de la dose et souvent le caractère curatif du traitement.
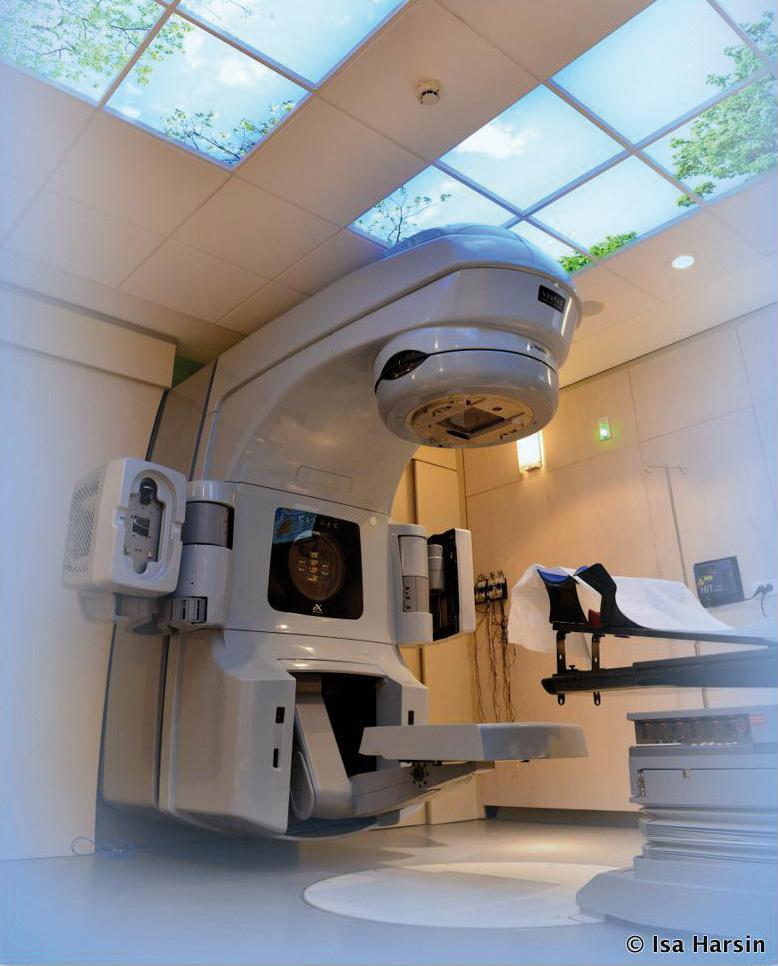 Photo 1 – Accélérateur de particule (linac), muni d’un système d’imagerie embarqué, permettant l’irradiation de haute précision. Centre Hartmann, Levallois.
Photo 1 – Accélérateur de particule (linac), muni d’un système d’imagerie embarqué, permettant l’irradiation de haute précision. Centre Hartmann, Levallois.
La facilitation de ces techniques de RCMI, par des linacs permettant de traiter en arcthérapie dynamique de manière rotationnelle, en multipliant les mini faisceaux, tout en modifiant leur fluence, a permis d’améliorer nettement les distributions de doses et les traitements, rendant presque archaïques certaines toxicités anciennement fréquentes. Pour exemple, il devient fréquent d’observer des irradiations pelviennes pas mal tolérées sur le plan digestif.
A cela s’ajoutent les possibilités de délivrance de doses différentielles au sein de la tumeur, permise par la fusion des images (scanner dosimétrique, avec IRM voir TEP scanner).
Des techniques de contrôle des faisceaux à certaines phases du cycle respiratoire ont pu être déployées (exemple des cancers bronchiques ou du sein se mobilisant avec la respiration), un arsenal de logiciels modernes de gestion informatique des données a été utile.
Le contrôle du mouvement des organes (les cibles comme les organes à risque) a toujours été un des enjeux principaux de l’optimisation de l’index thérapeutique. Les nouveaux équipements ont un dispositif embarqué d’imagerie (4 bras au lieu de deux) (Photo 1), permettant de faire de vraies radiographies de qualité numérique sur la table de traitement, voire un scanner cone beam (imagerie kilovoltée, irradiation en mégavoltage).
La Radiothérapie guidée par l’image est l’enjeu de nombre de développements, ceux visant à contrôler les mouvements avant de traiter, voire les mouvements pendant le traitement permettant de rectifier les tirs…
Ainsi, cette Radiothérapie adaptative permet par exemple de modifier le plan de traitement en cours d’une irradiation d’un cancer du col utérin, lorsque la tumeur a précocement bien régressé.
De nouvelles énergies comme les protons, ainsi que les associations des rayonnements ionisants aux thérapies ciblées et autres antiangiogéniques ou immunothérapies, occupent une place importante des préoccupations grandissantes radiobiologiques. La précision est autant un enjeu en radiothérapie, que la compréhension des mécanismes antitumoraux.
La haute précision, l’amélioration de la tolérance
La Radiothérapie stéréotaxique, ou radiochirurgie, est le traitement non invasif de choix en radiothérapie et a été permise dans les années 2005-2015 par toutes ces avancées successives décrites précédemment ; Stéréo signifie en 3 dimensions (3D) et taxique signifie explorer.
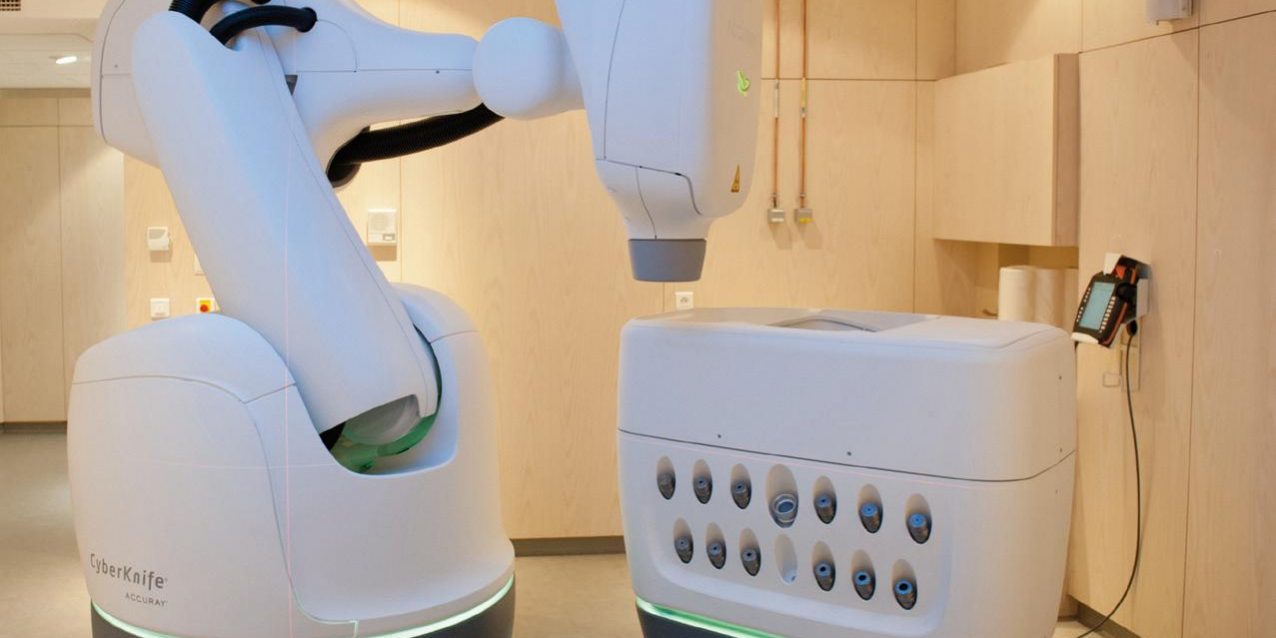
Une nouvelle modalité d’irradiation, le Cyberknife® (Photo 2), est l’égérie de ce mode d’irradiation abouti ; c’est un accélérateur de particules miniaturisé, embarqué sur un bras robotisé disposant de 6 degrés de liberté, qui offre une très grande flexibilité de ciblage et d’orientation du faisceau, intégrant une intelligence artificielle guidant son adaptation aux mouvements des patients et des tumeurs.
Cette avancée technologique qu’est le Cyberknife® permet de délivrer des rayonnements ionisants sur un volume cible réduit, par de multiples mini faisceaux, avec une très grande précision géométrique de l’ordre du millimètre sur des cibles mobiles.
Un fort gradient décroissant de dose en périphérie épargne les tissus sains.
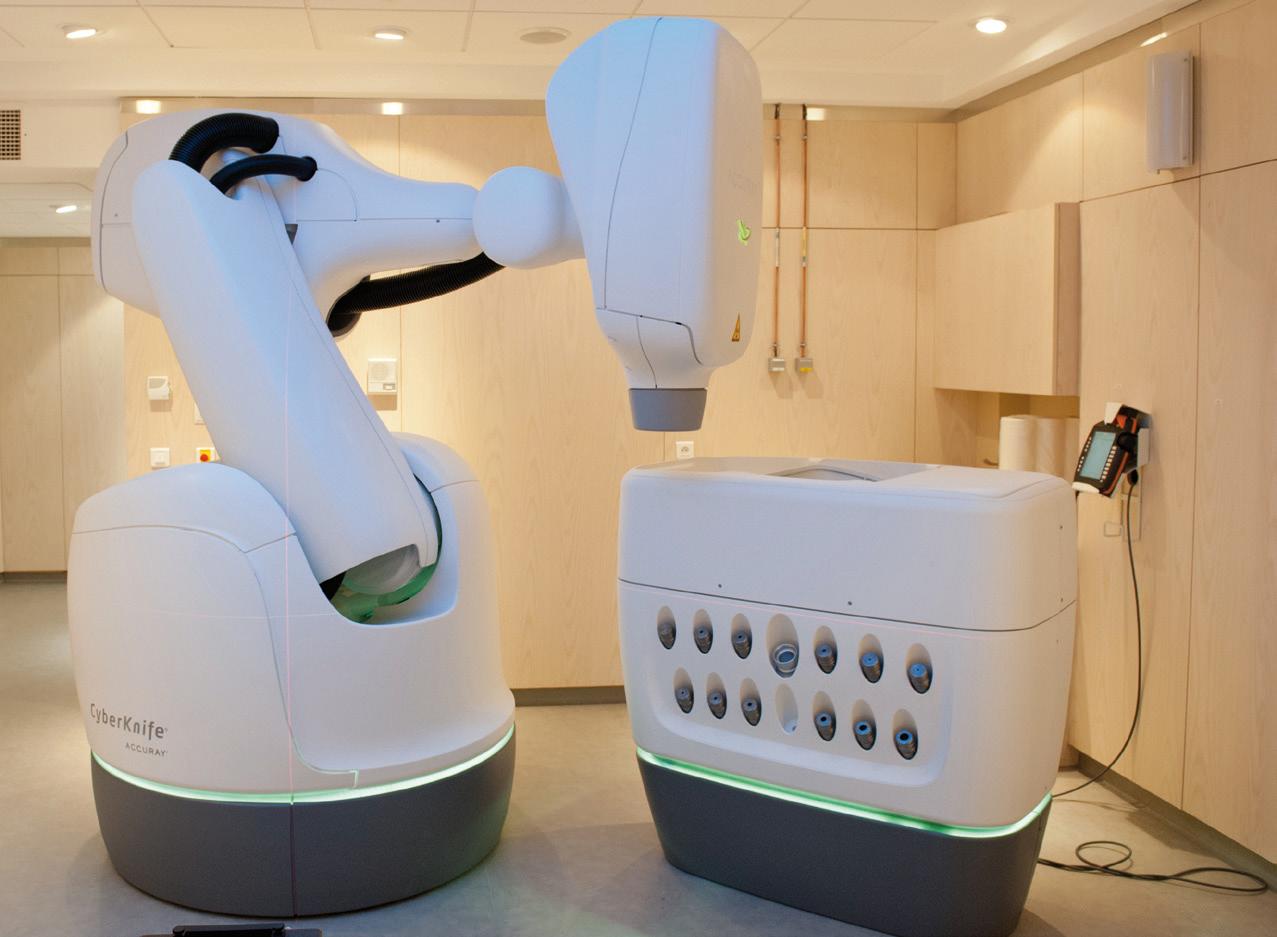 Photo 2 – Appareil de radiothérapie stéréotaxique, Cyberknife®. Institut de Radiochirurgie de Paris, Hartmann – Levallois.
Photo 2 – Appareil de radiothérapie stéréotaxique, Cyberknife®. Institut de Radiochirurgie de Paris, Hartmann – Levallois.
Ces hautes doses précisément délivrées permettent des résultats souvent spectaculaires en terme de contrôle local, jusqu’à guérir certaines maladies métastatiques autrefois considérées incurables…
Des tumeurs cérébrales, en passant par les poumons, le rachis, la prostate, ou bien d’autres organes, les perspectives promises par le Cyberknife® portent leurs fruits, des milliers de patients en ont bénéficié en France ces dernières années. Nombre de tumeurs que le corps médical croyait inaccessibles ont pu être traitées, sans toxicité, l’ère de l’innovation technologique salvatrice est enfin arrivée.
Il existe une dizaine de machines installées en France à ce jour, plus de 70 en Europe, et plus de 250 dans le monde, une seule à ce jour en Ile de France, ce qui semble insuffisant.
D’autres constructeurs et d’autres technologies assurent la détection des mouvements des cibles, la correction des tirs, et permettent une irradiation stéréotaxique (système Novalis par exemple).
Tout cela a un prix, et le cancer est l’affaire de tous ! Plus que jamais la collectivité doit oeuvrer pour disposer de ces techniques, pour répondre à la demande grandissante.
Comme Théophraste disait «La plus coûteuse des dépenses, c’est la perte de temps», ce qui est d’autant plus approprié en matière de cancérologie.
Conclusion
L’essor de la Radiothérapie de haute technicité et de la Radiothérapie stéréotaxique en France a permis de guérir et de soulager beaucoup plus de patientes, et souvent les interventions chirurgicales étaient plus complexes sans ces irradiations modernes au préalable. Le développement de la physique médicale, des performances des constructeurs d’appareil et de l’informatique médicale ainsi que l’imagerie font de la radiothérapie une discipline en mouvement perpétuel.
La multidisciplinarité est en route pour le plus grand bénéfice des patientes.
Alain Toledano – Cancérologue Radiothérapeute, Directeur de l’Institut de Radiochirurgie de Paris Hartmann, Chef du pôle Médecine et Cancérologie de l’Hôpital Américain, Paris
Article paru dans le Genesis N°186 (septembre/octobre 2015)






44 commentaires