Les améliorations technologiques de l’IRM permettent des diagnostics très fiables notamment dans l’endométriose, les myomes utérins, la caractérisation des masses annexielles et le bilan d’extension des cancers utérins.
L’imagerie par résonnance magnétique demeure la modalité diagnostique la plus spécialisée, avec de constantes améliorations technologiques qui ont des conséquences sur notre pratique quotidienne.
Nous allons essayer d’envisager ses principaux progrès à travers les indications les plus répandues.
La compréhension de ces nouvelles séquences permet de mieux préparer nos patientes à la réalisation des examens, et d’appréhender le compte rendu radiologique avec les idées claires sur les réponses attendues en 2019 en fonction de l’indication.
L’examen IRM, quelle que soit l’indication, est réalisé
– en première partie de cycle si une grossesse est possible.
– en respectant les autres contre-indications (matériel implanté, claustrophobie…).
– à jeun de 3h minimum pour éviter le péristaltisme des anses digestives, avec possible administration d’antispasmodiques voire contention mécanique.
– avec éventuel balisage intra vaginal par du gel d’échographie en fonction de l’indication.
– avec prescription de produit de contraste au Gadolinium, mais l’injection n’est pas systématique selon les recommandations actuelles (polémique actuelle sur le risque d’accumulation dans les noyaux gris centraux avec alerte de l’ANSM en janvier 2018) ; cette indication sera donc évaluée par le radiologue en fonction des premières acquisitions.
IRM 3D et cartographie de l’endométriose
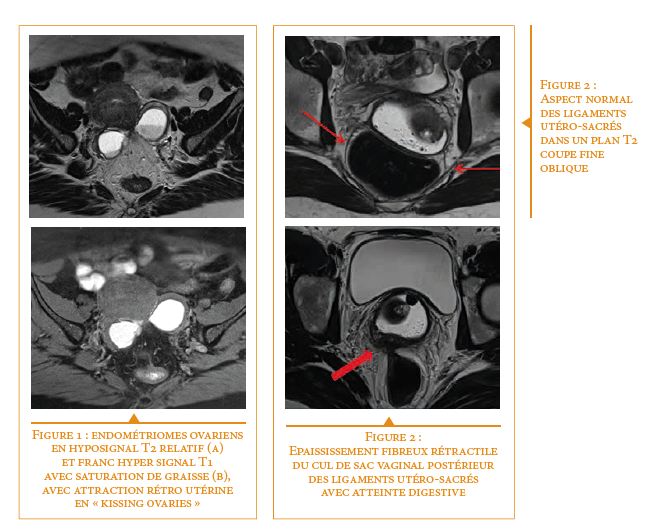
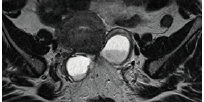
L’examen est le plus souvent réalisé dans le bilan de douleurs pelviennes chroniques évocatrices mais également dans les bilans d’infertilité. La cœlioscopie est remise en question en tant que gold standard diagnostique, et devenue thérapeutique avec exérèse complète des lésions nécessitant une cartographie préalable fi able. Le diagnostic des localisations ovariennes est aisé en imagerie devant un hypersignal T1 franc pathognomonique d’endométriome (figure 1).
Par contre, la détection des implants péritonéaux superficiels demeure la grande difficulté radiologique avec un continuum lésionnel désormais bien admis vers la présence d’adhérences (signe direct : épanchement, signes indirect : symphyse des culs de sac, accolement des structures pelviennes) puis d’endométriose dite profonde révélée par des épaississements, et nodules ou masses tissulaires de topographie spécifique (1).
Les progrès de l’imagerie sont liés à l’amélioration de la résolution spatiale avec des séquences en coupes fines millimétriques dans le plan des ligaments utéro-sacrés (figure 1) et des séquences isotropiques 3DT2 permettant une analyse plus fine par des reconstructions multiplanaires en post traitement.
L’IRM est plus sensible pour l’appréciation de l’endométriose vaginale et de la cloison rectovaginale ; pour l’endométriose digestive par mise en évidence d’une extension musculeuse ; pour les atteintes latérales (paramétriale et urétérale) ; pour l’atteinte vésicale. L’analyse des cicatrices pariétales doit faire partie de l’examen.
IRM de diffusion dans l’imagerie des myomes utérins
La pathologie myomateuse reste un problème de santé publique avec une fréquence évaluée à environ 30% des femmes et demeure la première indication d’hystérectomie. Optimiser la cartographie et la caractérisation radiologiques s’avère donc indispensable puisque 50% sont symptomatiques. Par ailleurs, le diagnostic pré-opératoire des sarcomes utérins (2) est devenu un enjeu majeur pour le clinicien compte tenu du développement des techniques mini-invasives impliquant un morcellement, ainsi que des traitements conservateurs (médical, embolisation, ultrasons focalisés, radiofréquence…).
Cartographie : L’IRM est la technique optimale pour détecter, comptabiliser et localiser les myomes avec un dénombrement plus pertinent qu’en échographie au-delà de 4 myomes. Le développement des techniques chirurgicales avec de multiples voies d’abord possibles rend nécessaire la connaissance précise des caractéristiques anatomiques même en cas de myome unique. Notamment dans le cas des myomes à retentissement sous-muqueux éventuellement accessibles par une voie d’abord hystéroscopique, l’appréciation de la taille du myome (moins de 5cm) et la mesure exacte du mur de sécurité myométrial (au moins 5 mm) seront plus précises.
Enfin, l’IRM permet de mieux préciser les associations lésionnelles et notamment la présence d’une adénomyose ainsi que le diagnostic différentiel avec un adénomyome pour les myomes interstitiels, et une masse annexielle pour les myomes sous séreux.
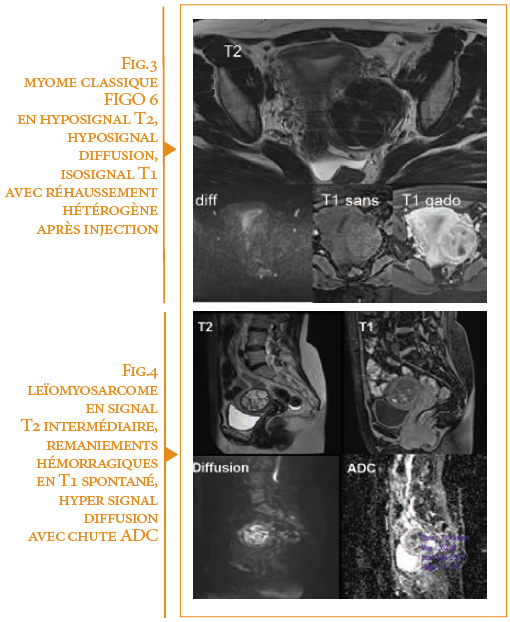
Caractérisation : Il est aisé sur les séquences conventionnelles T2 et T1 d’identifier les myomes typiques (figure 3) et les remaniements classiques (hyalins, myxoïdes, kystiques, hémorragiques, calcifiés, cellulaires…). L’injection de Gadolinium pourra confirmer une nécrobiose qui est en général suspectée dès les séquences morphologiques devant des remaniements hémorragiques en hypersignal T1 spontané et n’apparaît donc pas indispensable dans la grande majorité des cas.
Par contre, aucun critère ne permet de différencier le myome cellulaire de présentation atypique des tumeurs malignes (3). Le sarcome apparaît classiquement en signal T2 intermédiaire, de
forme irrégulière, mal limitée, hétérogène avec des plages de nécrose centrale et des remaniements hémorragiques en hypersignal T1 ; son réhaussement n’est pas spécifique (figure 4). Il existe en général un contexte clinique ou échographique d’augmentation rapide d’une masse myométriale, d’autant plus suspecte que la patiente est ménopausée.
L’apport de l’IRM fonctionnelle est surtout lié aux séquences de diffusion, qui évaluent la restriction du mouvement des molécules d’eau dans les tissus biologiques de haute cellularité : un hyper signal en B1000 associé à un ADC inférieur à 0,9×10-3mm2/s serait l’élément le plus prédictif de malignité, ce seuil restant très contesté dans la littérature (4). L’imagerie de perfusion n’est pas contributive.
IRM de perfusion et caractérisation des masses annexielles
Prescrite au décours d’une échographie, l’examen fait désormais partie du bilan avant avis chirurgical afin de déterminer le caractère bénin, borderline ou malin qui conditionne le type de prise en charge.
La caractérisation des lésions complexes en échographie tels que les tératomes matures kystique est très aisé devant la détection de contingents graisseux qui apparaissent en hypersignal T1 spontané et noirs sur les séquences en saturation de graisse. L’endométriome présente à l’inverse un franc hypersignal T1 sur ces séquences de saturation de graisse, pathognomonique.
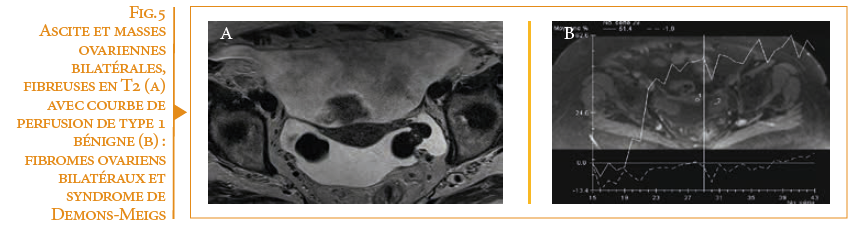
Pour les lésion complexes présentant une cellularité en diffusion, l’injection de gadolinium est déterminante : il s’agit d’analyser la dynamique de réhaussement sur les deux premières minutes des contingents tissulaires par rapport au rehaussement artériel et myométrial qui sert de référence, au moyen de séquences T1 répétées à haute résolution temporelle (figure 5). L’interprétation corrélée des séquences morphologiques et fonctionnelle permettra d’élaborer des gammes diagnostiques de raisonnement. (5)
IRM : morphologique et fonctionnelle pour le bilan d’extension des cancers utérins
Après un diagnostic histologique de néoplasie utérine cervicale ou endométriale, l’IRM est le principal examen pour le bilan d’extension loco-régional. Il devra impérativement explorer le pelvis et les chaînes ganglionnaires lombo-aortiques et permettre une évaluation de la stadification selon la FIGO. Le protocole d’acquisition utilise toutes les avancées technologiques décrites, à savoir :
- des coupes fines perpendiculaires à l’axe du col pour évaluer l’extension paramétriale et par rapport à l’axe de la cavité pour l’extension myométriale
- la diffusion pour mieux évaluer la taille tumorale, l’extension locale et la présence de ganglions suspects pelviens et lombo-aortiques
- l’injection dynamique pour le réhaussement tumoral.
IRM dynamique et étude de la statique pelvienne
Alternative au colpo-cystogramme classique avec diagramme, l’IRM permet une approche tricompartimentale et anatomique des troubles de la statique pelvienne. L’indication est évidente en cas de difficulté clinique, de prolapsus complexe et en cas de récidive après prise en charge chirurgicale. Le décubitus nécessaire à sa réalisation reste controversé puisque non physiologique dans les efforts de poussée demandés à la patiente. Il n’y a pas de préparation préalable en dehors d’une explication complète compte tenu d’une coopération indispensable de la patiente ; l’examen est réalisé vessie en semi réplétion et nécessite un balisage vaginal (30cc) et rectal (150cc) par du gel d’échographie. L’examen commence par des séquences morphologiques qui permettront d’évaluer l’absence de masse utéro-annexielle la position du matériel chirurgical et d’éventuelles séquelles périnéales la trophicité des muscles du plancher notamment des releveurs de l’anus.
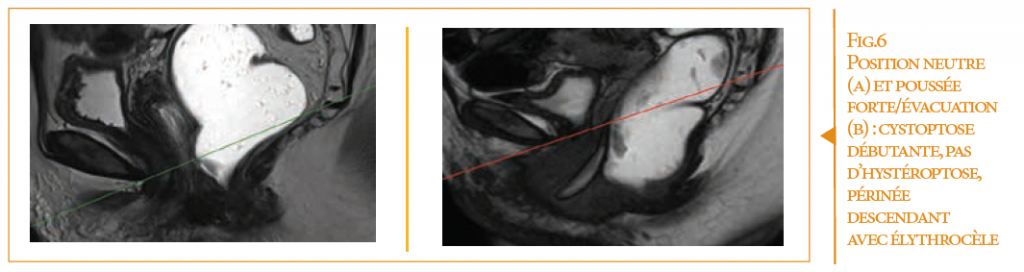
Puis sont acquises des séquences dynamiques de type monocoupes rapides, dans le plan sagittal, en position neutre, retenue, poussée forte puis évacuation (cette dernière étant nécessaire pour valider l’interprétation). Le radiologue dispose d’une vision type cinéma du plancher pelvien lors des différentes phases. L’interprétation se fait par analyse des compartiments urinaire, génital, péritonéal et digestif par rapport à la ligne sous pubo-sacrococcygienne (ou d’autres repères en fonction des écoles) (figure 6).
En conclusion, l’IRM s’est imposée en imagerie gynécologique en complément de l’échographie, qui doit rester l’examen de première intention pour mieux cibler la prescription et adapter le protocole à la question posée. En effet les progrès technologiques permettent actuellement des diagnostics beaucoup plus fiables, que ce soit en pathologie gynécologique fonctionnelle ou oncologique, avec des implications cliniques considérables.
L’auteur déclare ne pas avoir de liens d’intérêts pour cet article
Vinciane PLACÉ
Centre d’Imagerie Médicale Juras, Paris
RÉFÉRENCES
- Bazot M et al. European society of urogenital radiology (ESUR) guidelines: MR imaging of pelvic endometriosis. Eur Radiol. 2017
- Fazel A, Placé V et al. Impact of MRI and a Comprehensive Strategy on a Continuous Cohort of 3056 Patients Referred for Fibroids to Diagnose Sarcomas. J Minim Invasive Gynecol. 2015
- Barral M, Placé V et al. Magnetic resonance imaging features of uterine sarcoma and mimickers. Abdom Radiol. 2017
- Thomassin-Naggara I, Dechoux S et al. How to differentiate benign from malignant myometrial tumours using MR imaging. Eur Radiol. 2013
- Sadowski EA, Robbins JB, Rockall AG, Thomassin- Naggara I. A systematic approach to adnexal masses discovered on ultrasound: the ADNEx MR scoring system Abdom Radiol. 2018






24 commentaires