 L’Assistance Médicale à la Procréation expose des femmes en bonne santé aux risques potentiels des traitements de stimulation ovarienne ou des gestes de ponction ovocytaire. Ces risques sont rares et de gravité modérée.
L’Assistance Médicale à la Procréation expose des femmes en bonne santé aux risques potentiels des traitements de stimulation ovarienne ou des gestes de ponction ovocytaire. Ces risques sont rares et de gravité modérée.
L’Assistance Médicale à la Procréation (AMP) est devenue aujourd’hui une procédure très fréquente et relativement standardisée. Les naissances issues d’AMP représentent dans les pays industrialises 1 à 4% des naissances. Depuis la naissance de Louise Brown, premier bébé FIV en 1978, la collaboration entre cliniciens et biologistes a permis l’amélioration des techniques au laboratoire, des traitements de stimulation et des techniques chirurgicales ayant pour conséquence la réduction des risques et effets secondaires.
La particularité de l’AMP est que sont exposes des femmes et des couples a priori en bonne santé qui, du fait d’une situation d’infertilité, vont être amenés a subir des traitements potentiellement à risque.
Ces risques sont rares, leur gravite est le plus souvent modérée voire minime et dépend de la méthode d’AMP proposée. En cas de FIV ou d’ICSI, la procédure comportera une stimulation ovarienne, une ponction d’ovocytes et un recueil de spermatozoïdes, une fécondation in vitro au laboratoire et un transfert embryonnaire intra-utérin.
I / LES COMPLICATIONS LIÉES AUX TRAITEMENTS DE STIMULATION
■ Inséminations Intra Utérines IIU
En stimulation en vue d’une IIU, l’objectif étant l’obtention d’1 ou 2 follicules matures, les doses de gonadotrophines sont physiologiques et les risques très modères.
- Le risque de grossesse multiple dépend du nombre de follicules ayant répondu à la stimulation ; ceci est contrôle par un monitorage échographique. Environ 52000 IIU sont réalisées chaque année avec un risque de grossesse gémellaire de 10.8 % et de grossesse triple de 0.3% (rapport ABM 2015).
- Des douleurs pelviennes peuvent survenir et perdurer quelques jours après l’IIU.
■ Fécondation in vitro (FIV) et fécondation in vitro avec injection spermatique (ICSI)
Environ 60 000 tentatives de FIV et/ou d’ICSI sont réalisées chaque année ; 3% des naissances en France sont issues des techniques d’AMP. Les dosages de gonadotrophines utilises sont supra-physiologiques de manière à obtenir la croissance de plusieurs follicules.
• L’hyperstimulation ovarienne (HSO)
L’hyperstimulation est la complication la plus fréquente de la FIV et apparaît dans 1 à 14 % des cycles. Elle est la conséquence de réactions en chaîne suite à l’exposition à l’HCG : le taux d’Estrogènes circulants lies à la croissance de plusieurs follicules est élevé et le déclenchement par HCG induit par lui-même l’hyperstimulation.
Elle est plus fréquente en cas de syndrome des ovaires micro-polykystiques car la réponse à la stimulation est plus forte. Une grossesse débutante sur le cycle de stimulation induit également une élévation des β HCG et est responsable de l’hyperstimulation. Elle est donc évitable en n’exposant pas la patiente à l’HCG sur le cycle de stimulation : il est possible de déclencher l’ovulation par un agoniste du GnRH dans certains protocoles de stimulation et de congeler toute la cohorte embryonnaire évitant ainsi un début de grossesse sur le cycle de stimulation et une hyperstimulation1.
Elle se manifeste par :
➢ un gonflement de l’abdomen
➢ des douleurs pelviennes liées à une forte augmentation de la taille des ovaires
➢ l’augmentation de la perméabilité vasculaire entraine une fuite du liquide du secteur vasculaire vers le secteur interstitiel avec apparition possible d’épanchements péritonéal, pleural, péricardique. Ce déséquilibre sanguin présente un risque thromboembolique et nécessite parfois une hospitalisation.
■ Schématiquement, on peut définir 3 stades de gravité
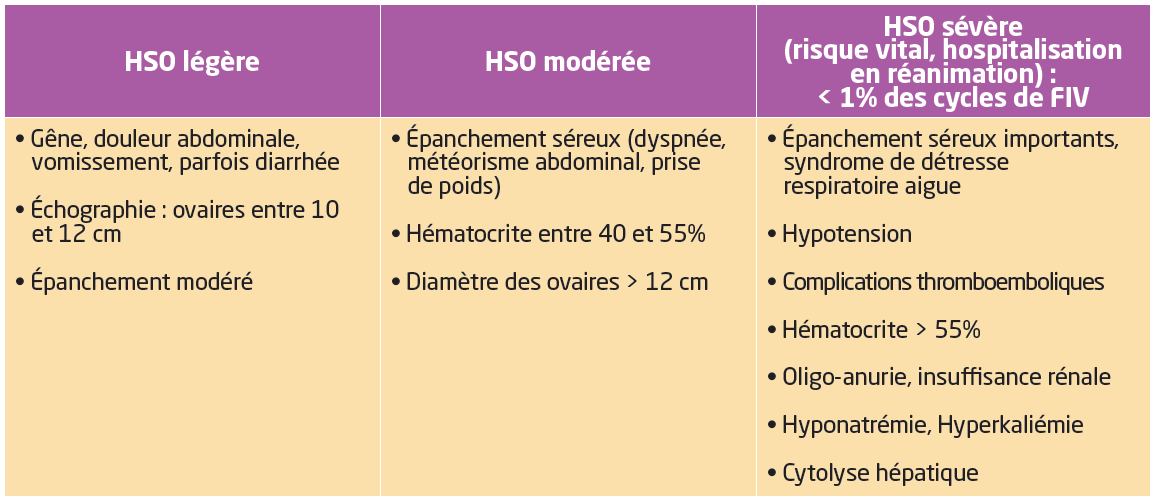
La prise en charge va de la simple surveillance à l’hospitalisation. Le traitement est symptomatique et une prévention par HBPM peut être instaurée. La résolution de l’hyperstimulation est spontanée dans les 2 à 3 semaines qui suivent la ponction. Les complications sévères de l’HSO sont extrêmement rares.
• Le risque allergique
Il est lié aux prises médicamenteuses, gonadotrophines et antagonistes du GnRH. Ces allergies sont fréquentes avec les antagonistes et sont le plus souvent locales et momentanées, ne nécessitant pas l’arrêt du traitement.
• Le risque thromboembolique
➢ Le risque thromboembolique est lie à l’élévation des œstrogènes sériques : ce risque est d’autant plus important que la patiente à des antécédents d’accidents thromboemboliques, présente une mutation d’un facteur de coagulation, ou présente un syndrome d’hyperstimulation.
➢ La particularité en FIV est le risque de phlébite du membre supérieur.
➢ Il faut donc rechercher : douleurs du mollet, dyspnée, douleurs de bras, céphalées intenses.
➢ Un traitement anticoagulant peut être nécessaire.
II/ LES COMPLICATIONS LIEES À LA FONCTION OVOCYTAIRE DANS LE CADRE DE LA FIV
■ Le risque hémorragique
Le geste de ponction consiste a piquer avec une aiguille dans l’ovaire très vascularisé après la stimulation. Il y a toujours un petit saignement intrapéritonéal. L’hémorragie sévère nécessitant une cœlioscopie en urgence dans les suites de la ponction est cependant extrêmement rare.
• Le risque anesthésique
La ponction des ovocytes se fait selon les centres sous anesthésie générale légère ou locale. En cas d’AG, une consultation préopératoire est obligatoire et les risques sont ceux d’une anesthésie classique.
• Le risque infectieux
Une infection peut survenir dans environ 0.2% des ponctions dans les quelques jours qui suivent et se manifeste par des douleurs et parfois de la fièvre. Ce risque est plus fréquent chez les patientes porteuses d’endométriomes ovariens plus à risque d’abcès ovarien ou d’hydrosalpinx. Une antibiothérapie préventive peut être instaurée dans les suites de la ponction. Une cœlioscopie en urgence est parfois nécessaire.
• Le risque de douleurs
Les douleurs pelviennes sont fréquentes après la ponction. Si elles sont très importantes, elles peuvent s’inscrire dans un syndrome d’hyperstimulation ovarienne.
Tout événement indésirable survenant au cours d’une AMP est déclaré à l’Agence de la Biomédecine : c’est l’AMP vigilance
III/ LES COMPLICATIONS APRÈS LE TRANSFERT EMBRYONNAIRE
■ Les FCS et GEU
Le risque de FCS (fausse couche spontanée) est légèrement augmente par rapport à la population générale du fait de l’âge moyen plus avance des patientes et des grossesses multiples. Les Grossesses extra-utérines sont également plus fréquentes, liées aux altérations tubaires potentielles et à la contractilité utérine qui est plus importante après un traitement de FIV.
• Le risque de torsion d’ovaire
La torsion de l’ovaire est une complication rare liée à l’augmentation importante de la taille des ovaires suite à la stimulation. Elle se manifeste par une douleur brutale latéralisée très intense, souvent associée à des vomissements. Elle doit être prise en charge en urgence : une cœlioscopie permet la détorsion de l’annexe. La torsion n’a pas d’impact sur une grossesse éventuelle débutante.
• Le risque psychologique
Le parcours d’AMP peut être long et est toujours une épreuve pour la femme et le couple. Un soutien psychologique est encourage et doit être systématiquement propose.
• Le risque de grossesses multiples
Le taux de grossesse multiple suite à une AMP est en France en 2016 de l’ordre de 15 %. Les politiques visant à diminuer le nombre d’embryons transfères permet de réduire ce risque. Les conséquences des grossesses multiples sont systématiquement évoquées en consultation (FCS, prématurité, césarienne…)
IV / AUTRES RISQUES
■ Le risque carcinologique
Il y a aujourd’hui plus de 30 ans de recul ; les études internationales sont rassurantes et ne montrent pas d’augmentation du risque de cancer gynécologique après traitement pour FIV. Les femmes nullipares, avec ou sans traitements d’AMP sont plus à risque de développer des tumeurs ovariennes et des cancers de l’endomètre2, 3. Le suivi à long terme est cependant toujours nécessaire pour obtenir plus de données.
■ Le risque de malformations
Apres FIV classique, il n’y a pas plus de risque de malformations. En ICSI, on retrouve une augmentation de l’incidence de malformations congenitales4, 5 essentiellement dans les indications de prélèvement chirurgical des spermatozoïdes. Ces malformations peuvent être liées à la manipulation des ovocytes elle-même ou au risque inhérent du couple et liées à la cause d’infertilité elle-même.
L’auteur déclare ne pas avoir de liens d’intérêts pour cet article
RÉFÉRENCES
1. Devroey et al. An OHSS-free clinic by segmentation of IVT treatment, Human Reproduction 2011
2. Brinton et al. In vitro Fertilization and risk of breast and gynecologic cancers : a retrospective cohort study within the Israeli Maccabi Healthcare services. Fertility and Sterility 2013
3. Diergaarde et al. Use of fertility drugs and risk of ovarian cancer. Curr Opin Obstet Gynecol 2014
4. Tandulwadkar et al. Congenital malformations and assisted reproductive technique : where is assisted reproductive technique taking us ? J Hum reprod Sci 2012
5. Bonduelle et al. Neonatal Data on a cohort of 2889 infants born after ICSI (1991-1999) and of 2995 infants born after IVF (1983-1999) Human Reproduction 2002
6. Humaidan et al. Ovarian Hyperstimulation syndrome : review and new classification criteria for reporting in clinical trials. Human Reproduction 2016
7. Humaidan et al. Preventing ovarian stimulation syndrome : guidance for the clinician. Fertility and Sterility 2010
8. Grafodatskaya et al. The Health risks of ART. EMBO reports 2013
9. Les risques de la PMA FIVNAT






23 commentaires